抗インフルエンザ剤タミフルの害については、機会あるごとに、速報版[1]も含めて薬のチェック[2]などで詳しく扱ってきました。またゾフルーザの効果(治癒を半日くらい早める)はタミフルと差はなく、新規薬剤としての価値はないこと[3]、害は出血[4]、耐性と細菌性肺炎、下血、致死性不整脈[5]などがあることを報告しました。
前回(速報180)のタミフルによる異常行動後の死亡の危険[6]に引き続き、厚生労働省(厚労省)「医薬品安全対策調査会」の情報[7]を分析しました。今回は、タミフルとともに、特にゾフルーザによる死亡の害に焦点を当てて報告します。ゾフルーザ服用後の副作用死亡例を公表情報[7]をもとに紹介し、その因果関係について考えてみましょう。
普段健康な40代男性。インフルエンザ症状を発症して6時間後に受診した。インフルエンザの検査は陰性であったが、高熱・悪寒などインフルエンザの代表的な症状のためインフルエンザと診断され、処方されたゾフルーザ40mgを服用した。翌日、翌々日も解熱せず臥床のまま過ごしたが、救急搬送されて入院となった。肺炎像はなかったが、血液培養で肺炎球菌が検出された。敗血症を起こしており、DIC(播種性血管内凝固症候群)と横紋筋融解症を合併し、多臓器不全を起こした。人工呼吸器を装着したが、3日後に死亡した。
特にインフルエンザ以外で薬剤を服用する合併症はなかった人である。報告医により、ゾフルーザと死亡との因果関係は、「有り」と評価されている。
90代の女性。ARB系降圧剤(ニューロタン)、認知症用剤(アリセプトD)、利尿剤(ラシックス、アルダクトンA)、合成女性ホルモン系製剤(エビスタ)、ビタミンD製剤(エディロール)が処方されていたので、高血圧と認知症、骨粗しょう症などがあった人と考えられる。37.8℃の発熱のために受診してインフルエンザA型と診断され、処方されたゾフルーザ40mgを服用。服用2日後に解熱していたが、夜間呼吸数が増加して再受診し、肺炎または心不全が疑われ、別の病院を受診し、レントゲンで肺炎が認められたために入院。入院時に肝不全や腎不全があったが翌日悪化し、DICも合併し、多臓器不全のために服用9日後に死亡した。報告医により、ゾフルーザと死亡との因果関係は「あり」と評価されている。
70代の男性。もともと心疾患はなく、3か月前の定期検査の心電図では異常なかった。喉の痛み、関節痛、咳、痰などを発症して受診。検査でインフルエンザA型と診断され、処方されたゾフルーザ40mgを服用した。翌日も発熱と喉の痛みが続くために再受診して対症療法を受けた。3日後、起きてこないので家人が見に行くと、ベッドの横で倒れていて死亡していた。警察医による検視の結果、「急性心臓死」とされた。報告医により、本剤と死亡との因果関係は、「有り」と評価されている。
2018/19のインフルエンザのシーズンには、イナビルやリレンザといった吸入剤の抗ウイルス剤が処方された294万人中から、死亡例の報告は全くありませんでした。
ところが、タミフルが処方された257万人中14件の死亡例の報告がありました。また、ゾフルーザは427万人中37件の死亡例の報告がありました。
タミフルは18万人に1人の死亡報告、ゾフルーザは12万人に1人の死亡報告ということになります。
副作用が疑われた全例が副作用として報告されるわけではありません。報告漏れを考慮すると、タミフルの18万人に1人、ゾフルーザの12万人に1人という死亡報告は、まだまだ少なめであると考えるべきです。
吸入剤の死亡危険度に対するタミフルとゾフルーザの危険度を計算すると、タミフルは33倍、ゾフルーザは52倍、死亡の危険度が大きいと推定さます。
タミフル 対 吸入剤 :オッズ比33.18(95%信頼区間:1.98, 556.2、p=0.0001)
ゾフルーザ 対 吸入剤:オッズ比51.64(95%信頼区間:3.17, 841.0、p<0.0001)
死亡の危険度は年齢によって大きく異なります。タミフルでは10代で突出して死亡報告が多かったのですが、ゾフルーザでは成人、特に高齢者の死亡が多く報告されました(図)。
ゾフルーザによる2017/18シーズンの死亡報告2例も加えて、ゾフルーザの死亡報告39例の年齢をみると、10歳未満が2人、10代は0人でした。他の37人はすべて20歳以上で、そのうち3分の2の25人が70歳以上の高齢者でした。20代に1人、30代には0人でしたが、40代では5人、50代でも4人いましたから、決して高齢者だけが死亡する危険性がある、というわけではなさそうです。
図 副作用死亡報告割合(処方100万人あたり、 2018/19シーズン)
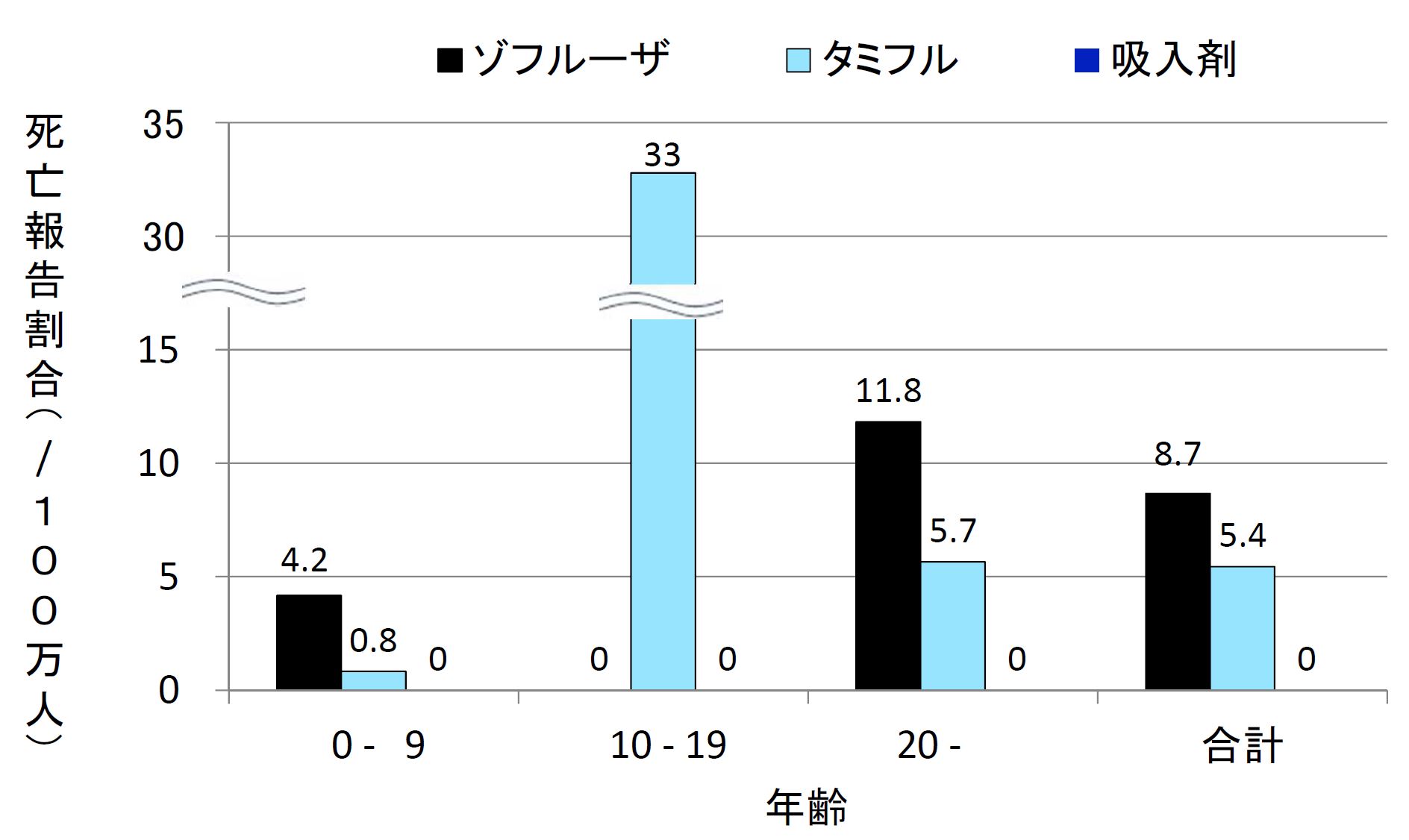
10代ではタミフルによる死亡が著しく多く(3万人に1人)、20歳以上の成人ではゾフルーザによる死亡が多い。10歳未満では、ゾフルーザ2人、タミフル1人で、統計学的には有意でない。タミフルによる乳幼児の突然死との因果関係を国が否定したために、仮に突然死があっても報告されなくなっている可能性がある。
2016/17シーズンからの3年間の集計では合計26人の死亡例が報告されていて、そのうち、8人(約3分の1)が異常行動後の死亡、6人(約4分の1)が呼吸停止など突然死、そして敗血症などが4人(15%)などでした。
2005年~2009年頃には、幼児の睡眠中の突然死の報告が多かったのですが、この3年間で、10歳未満の突然死は1人しか報告がありませんでした。
しかし、これは決して、発症していない、ということを意味していないと考えています。厚労省が、幼児や成人も含めて、呼吸抑制による突然死との因果関係を完全に否定してしまったことが影響して、医師の報告が減っているからと考えられます。
ゾフルーザの死亡報告中、死因が判定できたのは33例でした。肺炎や敗血症など重症感染症が14人(先述の症例1と2)、突然意識がなくなったり呼吸停止したりした突然死例が16例(症例3)と、ほぼ半数ずつを占めていました。突然死に分類した中にも、敗血症が疑われる例もありました。年齢別にみても、ほとんどこの傾向に差はありませんでした。
2018/19シーズンの救急患者の分析から、山岸ら[8]は、二次性細菌性肺炎の罹患率は、オセルタミビル(タミフル)群が2.0%に対し、ゾフルーザ群が33.3%と有意差を認めた(P<0.001)とされています。また、入院率も、17.1% 対 42.9%(P=0.028)とゾフルーザ群に有意に高率でした(山岸利暢ら、第47回日本救急医学会総会・学術集会10月2~4日における発表スライドより)。細菌性肺炎に罹る危険度は、ゾフルーザがタミフルの約25倍でした。
タミフルは、未変化体が脳内に移行して異常行動を起こし、呼吸を抑制して突然死を起こします[9]。また、インフルエンザウイルスのノイラミニダーゼを特異的に阻害するとされていますが、ヒト体内のノイラミニダーゼをも阻害して、インフルエンザの症状を軽くすると同時に免疫を抑制し、感染症を悪化させたり、腎障害や糖尿病を起こしたり悪化させたりします[10]。
一方、インフルエンザウイルスは、キャップ依存性エンドヌクレアーゼという酵素によって、ヒトのmRNAの「キャップ構造」という部分を切断して「拉致し」、自身のmRNAの転写反応に利用して増殖します[11]。ゾフルーザは、このキャップ依存性エンドヌクレアーゼを阻害することで、インフルエンザウイルスのmRNAやたんぱく質を作らせなくして増殖を阻害するとされています[11]。
しかしながら、ヒトが組織を正常に保つためには、常に細胞を分裂させ増殖させる必要があり、また、組織が傷ついたらその修復が必要です。その際に、遺伝子情報であるDNAを一旦分解して作り替えるための酵素「エンドヌクレアーゼ」の働きが必須です[12]。ゾフルーザはこの酵素を阻害する可能性があります。
特に、ゾフルーザは腸管内で集積しやすいので、腸管上皮細胞のエンドヌクレアーゼが阻害されると、腸管上皮の水を吸収する作用が阻害され、水が腸管内にたまり下痢を起こすことになります。そして盛んに分裂増殖している腸管上皮の再生が阻害されると、腸管上皮が損傷されて、消化管出血(下血)を起こす可能性があります。
実際、薬のチェックNo83[4]で紹介したゾフルーザによる出血例(22歳女性)は、ゾフルーザ服用当日夜間から30分毎の下痢を発症し、しばらくして血便が混じり下血し、翌日に受診して血便が確認されています。
さらに、多数の細菌が存在しても腸管粘膜が正常である限り、細菌は血中にはほとんど移行しません。たとえ多少移行しても血中で白血球が貪食して殺してしまい、敗血症になることはありません。しかし、腸管粘膜上皮の再生が阻害されて損傷すると、容易に細菌が血中に移行すると同時に、白血球の働きも障害されていると、血中に移行した細菌を殺すことができず、菌血症を伴う敗血症を起こし、容易に多臓器不全に陥ります。当然、肺炎をも起こします。
ゾフルーザは、このような機序で、タミフルよりもさらに重篤な感染症・敗血症・多臓器不全を起こすと考えられます。
2018/19年のゾフルーザによる死亡報告37例のうち、報告医による因果関係の有無が記載された例が35例あり、うち33例は因果関係「あり」、2例で「なし」でした。つまり、94%と、報告医の大部分が「因果関係あり」と報告しているのに、厚生労働省は、全例について「情報不足等により被疑薬と死亡との因果関係は評価できないもの」と分類しています。
リレンザやイナビルの死亡報告の50倍という多さにも関わらず、国は、「全例評価できない」と何の根拠も示すことなく判定しています。国がいう「評価できない」は、実質的には「因果関係全否定」と同じです。
2004年以降のタミフルによる死亡例120例についても、国は4件のアレルギー反応だけは因果関係が否定できないとし、残りの因果関係を否定(14件)または情報不足により因果関係が評価できないとして、実質的に因果関係を否定しています。つまり、医師から関連がありうるとして報告された報告の97%と、ほぼすべての因果関係を否定しているのですが、今回の判定は、それと同じか、さらに徹底した「因果関係否定」の方針を国はとっているとみることができそうです。
インフルエンザは自然治癒する感染症です。基本的に抗ウイルス剤は不要で、十分な休養と水分補給が最善の治療方法です。幼児や高齢者など、ハイリスクの人ではゾフルーザやタミフルの害による死亡の危険が大きいため、ゾフルーザもタミフルも使い道がありません。使うべきではありません。
日本では、インフルエンザに罹ると、たいていの人は受診します。検査を受け、タミフルなどノイラミニダーゼ阻害剤が処方されています。欧米ではどうでしょうか。
この点については、速報版No176(2017年11月)鍵をかけるより、使い過ぎを止めよう をご覧ください。
参考文献